
قلب مصنوعی
معنی کلمه قلب مصنوعی در دانشنامه عمومی
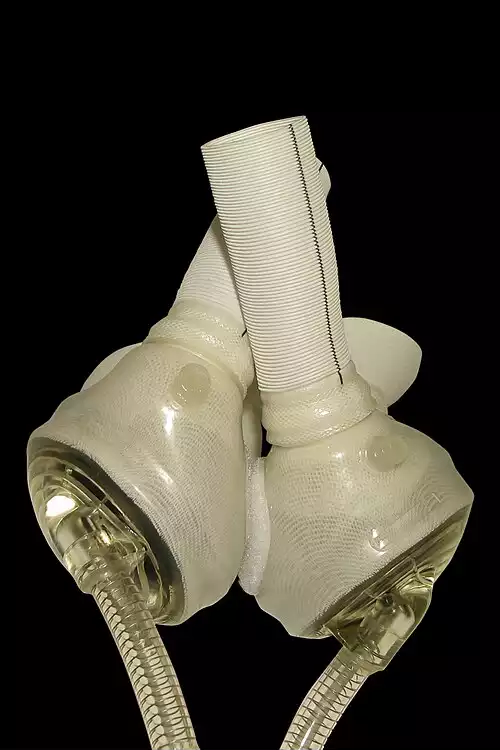
در ۴ آوریل ۱۹۶۹، نخستین قلب مصنوعی در انسان، توسط دومینگو لیوتا و دنتون کولی، جایگزین قلب یک بیمار، به منظور پیوند قلب او شد. این جراحی در مؤسسه قلب تگزاس در هیوستون انجام گرفت و بیمار به هوش آمد. پس از ۶۴ ساعت، قلب مصنوعی از بیمار جدا شد و عمل پیوند قلب انجام گرفت اما آن بیمار، ۳۲ ساعت پس از پیوند قلب، در گذشت. دلیل مرگ بیمار، عفونت شدید تنفسی در هر دو ریه، ناشی از مصرف داروهای سرکوب کننده سیستم ایمنی تشخیص داده شد. این قلب مصنوعی، در موزه ملی تاریخ آمریکا، مؤسسه اسمیتسونین در واشینگتن، دی. سی. ، به نمایش گذاشته شده.
در سال ۱۹۸۲، Paul Winchel نمونه اولیه ای از یک قلب مصنوعی را طراحی کرد، اما استفاده از آن در بدن یک انسان، کاری مخاطره آمیز به نظر می رسید. در نهایت جراح متبحری به نام William Devries از دانشگاه یوتا در آمریکا تصمیم به انجام این پیوند گرفت. او این دستگاه را Jarvik - ۷ نامید. این نخستین ماشینی بود که می توانست به طور دائم جایگزین قلب شود. بیمار دریافت کننده پیوند، دندانپزشکی ۶۱ ساله به نام Barney Clark بود. شانس زندگی او در صورت عدم دریافت پیوند، کمتر از سی روز پیش بینی می شد. جراحی با موفقیت انجام شد و کلارک ۱۱۲ روز زنده ماند. یکی از ویژگی های Jervik - ۷، به کارگیری نوعی فلز مخصوص در حفرات داخلی آن بود. خون در برخورد با این نوع فلز منعقد می شد و لایه ای در داخل حفرات تشکیل می داد. این امر سبب تسهیل حرکت خون در قلب می شد. عملکرد Jarvik - ۷همانند پمپ هوا طراحی شده بود و برخلاف مدل پیشرفته امروزی، لازم بود چندین رشته سیم از بدن بیمار بیرون بیاید و به منبع تغذیه خارجی متصل شود. طبیعی ترین پیامد این طراحی، بروز عفونت های متعدد در محل عبور سیم ها از پوست بود. پیش از توقف تولیدJarvik - ۷، در چندین بیمار دیگر نیز، از آن استفاده شد، اما به علت بروز مشکلات فنی نظیر خطاهای مکانیکی و حجم بسیار بزرگ دستگاه، تولید آن متوقف شد. دو کشف اساسی، در تولید قلب های مصنوعی مدرن نقشی کلیدی داشتند؛ مورد اول تولید پوریه ضد انعقاد است که در لایه بیرونی قلب مصنوعی استفاده می شود و احتمال پس زده شدن آن را از سوی سیستم ایمنی و بافت های اطراف به حداقل می رساند. کشف مهم دیگر، اختراع سیستم منبع تغذیه قابل کاشت درون بدن است که هیچ گونه حرارتی در بافت های اطراف خود ایجاد نمی کند. این دو کشف از ابداعات فردی به نام Hiroaki Harusaki است. این دو ویژگی به همراه ده ها تکنولوژی دیگر، در قالب یک مدل قلب مصنوعی با نام AbioCor ارائه شده است. این مدل در سال ۲۰۰۱ برای نخستین بار به کارگرفته شد و در سال ۲۰۰۴ با رسیدن به حد نصاب های لازم، مجوز FDA را دریافت کرد. ۸۶درصد از بیماران دریافت کننده AbioCor بیش از یک سال و ۶۴درصد بیش از ۵ سال شانس زندگی یافتند.
معنی کلمه قلب مصنوعی در ویکی واژه
جملاتی از کاربرد کلمه قلب مصنوعی
رلیگا یکی از پیشگامان پیوند قلب در لهستان است و نخستین پیوند موفقیتآمیز قلب را در سال ۱۹۸۷ میلادی در لهستان انجام داد و بیمارش تا سال ۲۰۱۷ (۳۰ سال پس از پیوند) زنده بود. وی نخستین کسی است که در ژوئن ۱۹۹۵ میلادی، پیوند دریچهٔ قلب مصنوعی را (که از موادی از دریچههای قلب افراد مُرده بدست آمده بود) انجام داد.
در دوران نوین، دانشمندان ایرانی سهم قابل توجهی در گسترش دانش داشتهاند؛ به عنوان نمونه، علی جوان نخستین لیزر گازی را پدیدآورد و لطفی زاده تئوری مجموعههای فازی را به جهان معرفی کرد. مریم میرزاخانی، ریاضیدان اهل تهران که نخستین زن و نخستین ایرانی برندهٔ مدال فیلدز است، توسط نهاد زنان سازمان ملل متحد در فهرست «۷ زنی که دنیا را تغییر دادند» قرار گرفته است. توفیق موسیوند نخستین پمپ قلب مصنوعی را اختراع و توسعه داد. در پیشبرد تحقیقات و درمان دیابت نیز ساموئل رهبر توانست هموگلوبین گلیکوزیله را کشف کند. فیزیک ایران نیز به ویژه در نظریه ریسمان، قوی است و مقالات بسیاری در این کشور منتشر میشوند.